O Que é Joanete: Causas e Tratamentos
Durante meus anos de prática clínica como ortopedista especializado em cirurgias de pé e tornozelo, tenho observado um aumento significativo nos casos de joanete entre meus pacientes.
Esta condição, longe de ser apenas um problema estético, representa uma deformidade óssea que pode causar dor significativa e limitar a qualidade de vida.
Os avanços nas técnicas cirúrgicas, especialmente nas abordagens minimamente invasivas, têm transformado o panorama do tratamento desta condição, oferecendo resultados mais satisfatórios e recuperação mais rápida.
Neste artigo, discutirei detalhadamente o que é joanete, suas causas, sintomas e as opções de tratamento disponíveis atualmente.
O que é joanete
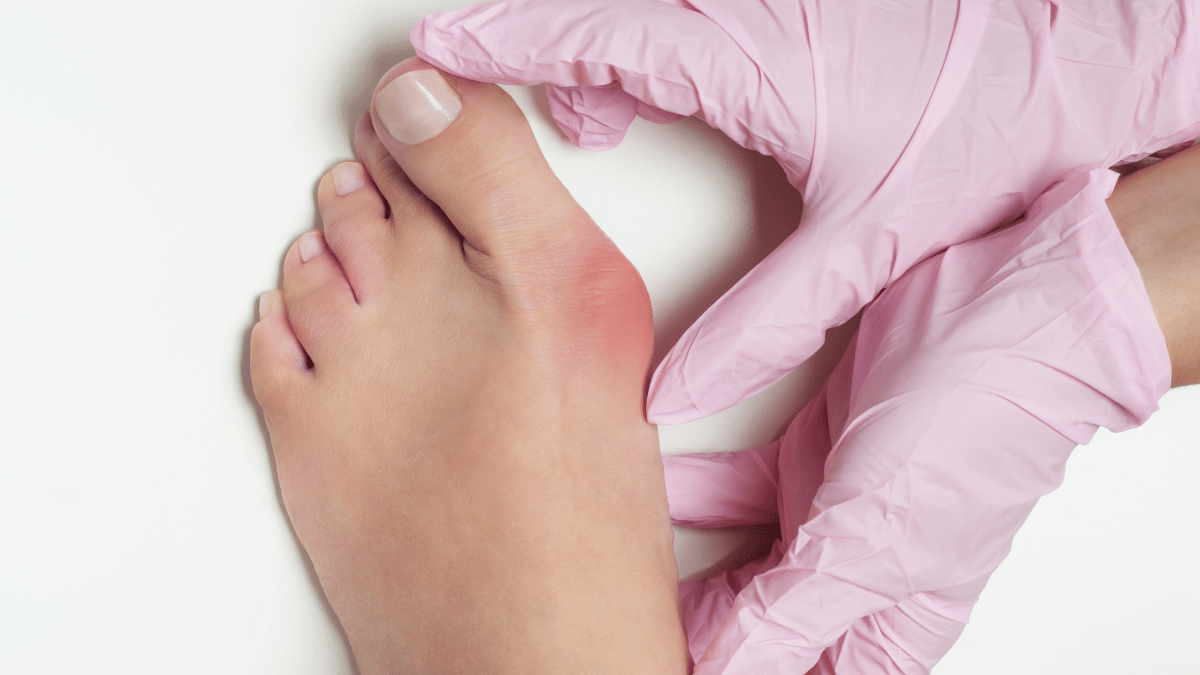
O joanete, denominação popular da deformidade conhecida como hálux valgo, é caracterizado por uma saliência óssea que se forma na articulação da base do dedão do pé (primeiro metatarso).
Esta deformidade ocorre quando o dedão se desvia em direção aos outros dedos, forçando a articulação metatarsofalângica a ficar projetada para fora, criando uma protuberância visível na parte interna do pé.
É importante esclarecer que, diferentemente do que muitos pensam, o joanete não é o crescimento de um novo osso ou uma calosidade. Trata-se de um desalinhamento progressivo das estruturas ósseas já existentes.
Com o tempo, esta alteração estrutural pode levar a complicações secundárias como osteoartrite, bursite medial à articulação e sinovite, que intensificam o desconforto e a dor associados à condição.
Prevalência e estudos epidemiológicos
Os dados epidemiológicos sobre joanetes no Brasil são preocupantes. Pesquisas recentes indicam que aproximadamente 43% dos brasileiros sofrem desta condição.
As mulheres são significativamente mais afetadas que os homens, numa proporção de aproximadamente 9 mulheres para cada homem que busca tratamento.
Um estudo da Associação Brasileira de Medicina e Cirurgia do Tornozelo e Pé constatou que cerca de 30% da população brasileira apresenta algum grau de joanete.
Internacionalmente, estudos mostram que até 23% dos adultos e mais de 35% das pessoas com mais de 65 anos têm algum grau desta deformidade.
O Framingham Foot Study, conduzido nos Estados Unidos, trouxe contribuições importantes ao analisar dados de 1.370 adultos, observando uma forte tendência de a deformidade estar ligada ao histórico familiar, reforçando a influência genética no desenvolvimento desta condição.
Causas e fatores de risco
Em minha experiência clínica de mais de uma década tratando pacientes com joanete, tenho observado que esta condição raramente tem uma causa única.
Na maioria dos casos, é resultado de uma combinação de fatores:
- Predisposição genética: Talvez o fator mais significativo. O estudo Framingham Foot revelou que há uma correlação clara entre genética e o aparecimento de joanetes. Frequentemente, vejo pacientes cujas mães ou avós apresentavam a mesma condição.
- Uso de calçados inadequados: Sapatos de bico fino e saltos altos aumentam a pressão sobre os dedos e forçam o desalinhamento do dedão. Esta é uma das razões pela qual a incidência é maior em mulheres.
- Alterações biomecânicas: Pé plano, pronação excessiva ou problemas na estrutura óssea congênita podem alterar a distribuição do peso no pé, facilitando o desenvolvimento do joanete.
- Condições médicas: Artrite reumatoide, gota, lesões neurológicas e sequelas de AVC podem predispor à formação de joanetes.
- Traumas: Lesões no pé podem levar a alterações permanentes na estrutura óssea, contribuindo para o desenvolvimento da deformidade.
É importante destacar que, conforme demonstrado pelo estudo americano, embora o uso de calçados inadequados possa exacerbar os sintomas, este não é o único causador do problema, contrariando uma crença popular.
Sintomas e impacto na qualidade de vida
Os sintomas do joanete variam consideravelmente entre os pacientes. A questão é que muitos buscam atendimento apenas quando os sintomas já estão bastante avançados.
Entre os principais sintomas, podemos destacar:
- Dor localizada na proeminência óssea, especialmente ao usar calçados fechados.
- Vermelhidão e inchaço na região do joanete.
- Calosidades na região do dedão.
- Rigidez articular e limitação de movimentos do dedão.
- Deformidade progressiva dos dedos menores (dedos em garra).
- Dificuldade para encontrar calçados confortáveis.
- Alteração na forma de caminhar.
O impacto na qualidade de vida pode ser significativo. Muitos dos meus pacientes relatam constrangimento com a aparência dos pés, limitações na escolha de calçados e redução das atividades físicas devido à dor.
Em casos mais avançados, a deformidade altera a biomecânica da caminhada, podendo gerar problemas secundários nos joelhos, quadris e coluna.
Diagnóstico
O diagnóstico do joanete é predominantemente clínico, baseado na avaliação do exame médico.
No entanto, em minha prática, solicito radiografias do pé para avaliar a gravidade da deformidade, que pode ser leve, moderada ou grave, e verificar se há lesão da cartilagem ou outras lesões associadas.
A ressonância magnética pode ser útil em casos específicos para avaliar lesões de partes moles ou outras condições associadas.
Estes exames são fundamentais não apenas para confirmar o diagnóstico, mas principalmente para definir a melhor estratégia de tratamento.
Tratamentos conservadores
Para joanetes em estágio inicial ou para pacientes que não podem ou não desejam se submeter a procedimentos cirúrgicos, diversas medidas conservadoras podem ser adotadas:
- Mudança no tipo de calçado: Uso de sapatos com bico largo, que não comprimam os dedos, e evitar saltos altos.
- Órteses e palmilhas: Dispositivos que ajudam a redistribuir a pressão no pé e aliviar a dor.
- Protetores de joanete: Coxins que reduzem a fricção e pressão sobre a proeminência óssea.
- Exercícios físicos: Para fortalecer a musculatura do pé e melhorar o alinhamento dos dedos.
- Medicamentos anti-inflamatórios: Para aliviar a dor e o inchaço em períodos de exacerbação.
- Infiltrações: Em casos selecionados, infiltrações de corticoide podem ser úteis para reduzir a inflamação e a dor, especialmente em casos de bursite associada.
É importante esclarecer que estas medidas não corrigem a deformidade, mas podem retardar sua progressão e aliviar os sintomas. O tratamento conservador é mais eficaz em casos leves e quando iniciado precocemente.
Tratamentos cirúrgicos
Quando o tratamento conservador não traz alívio adequado dos sintomas ou quando a deformidade é grave e progressiva, a cirurgia torna-se a opção mais indicada.
Existem mais de 200 técnicas cirúrgicas descritas para a correção do joanete, o que demonstra a complexidade desta deformidade.
As técnicas tradicionais (abertas) mais utilizadas incluem:
- Osteotomia de Scarf: Um corte em formato de Z no primeiro metatarso que permite a correção tridimensional da deformidade
- Cirurgia de Lapidus: Fusão dos ossos cuneiforme medial e primeiro metatarso, indicada especialmente para casos com hipermobilidade
- Osteotomia de Chevron: Uma técnica em forma de V realizada na cabeça do primeiro metatarso, indicada para casos leves a moderados
Cirurgia minimamente invasiva: a evolução do tratamento
Em minha prática atual, tenho adotado cada vez mais as técnicas minimamente invasivas para correção do joanete, com resultados muito satisfatórios.
A cirurgia percutânea de joanete representa uma evolução significativa no tratamento desta condição, com excelentes resultados.
Esta abordagem utiliza pequenas incisões (2-3mm) através das quais instrumentos especializados são inseridos para realizar cortes ósseos precisos (osteotomias) e realinhar as estruturas, tudo isso guiado por fluoroscopia (raio-x em tempo real).
A técnica M.I.C.A. (Minimally Invasive Chevron and Akin) tem se destacado como um dos avanços mais significativos neste campo. Desenvolvida por grupos europeus, esta técnica permite uma osteotomia mais estável, utilizando parafusos para fixação, o que resulta em melhores resultados para os pacientes.
As vantagens da cirurgia minimamente invasiva são inúmeras:
- Cicatrizes mínimas, quase imperceptíveis.
- Redução significativa da dor pós-operatória.
- Menor inchaço e trauma aos tecidos moles.
- Retorno mais rápido às atividades cotidianas.
- Possibilidade de operar os dois pés simultaneamente em casos selecionados.
- Alta hospitalar no mesmo dia da cirurgia.
Cabe destacar que, apesar das vantagens, nem todos os casos são adequados para esta abordagem. A seleção correta dos pacientes é fundamental para o sucesso do procedimento.
Pós-operatório e recuperação
O pós-operatório da cirurgia de joanete varia de acordo com a técnica utilizada. Nas cirurgias minimamente invasivas que realizo, o protocolo geralmente inclui:
- Alta hospitalar no mesmo dia da cirurgia.
- Uso de sandália pós-operatória especial que permite a deambulação imediata.
- Curativo especial para proteção das pequenas incisões.
- Retorno às atividades leves em poucos dias.
- Programa de reabilitação fisioterápica após a cicatrização inicial.
- Retorno gradual ao uso de calçados normais, geralmente entre 4-6 semanas.
Um dos aspectos que mais tenho enfatizado para meus pacientes é que, ao contrário do que muitos acreditam, o joanete não “volta” após a cirurgia quando a técnica é adequadamente selecionada e executada.
Os índices de recidiva das técnicas modernas são extremamente baixos, desde que o paciente siga as orientações pós-operatórias e evite calçados inadequados.
Prevenção
Embora exista uma forte predisposição genética para o desenvolvimento de joanetes, algumas medidas preventivas podem ajudar a retardar ou minimizar sua progressão:
- Escolha adequada de calçados: Evitar sapatos apertados, de bico fino ou saltos altos. Preferir modelos com espaço suficiente para os dedos
- Uso de palmilhas ortopédicas: Em casos de alterações biomecânicas como pé plano, o uso precoce de palmilhas pode ajudar a prevenir o desenvolvimento da deformidade
- Monitoramento em casos de histórico familiar: Pessoas com parentes de primeiro grau com joanete devem estar atentas aos primeiros sinais da deformidade e buscar avaliação especializada precocemente
- Exercícios para os pés: Fortalecimento da musculatura intrínseca dos pés pode ajudar a manter o alinhamento adequado dos dedos
Conclusão
O joanete é uma condição complexa que afeta uma parcela significativa da população brasileira, com impacto considerável na qualidade de vida.
A compreensão de que se trata de uma deformidade multifatorial, com forte componente genético, ajuda a desmistificar algumas crenças populares e direcionar adequadamente tanto as medidas preventivas quanto as terapêuticas.
Na minha experiência como ortopedista especializado em patologias do pé, tenho observado uma evolução notável nas técnicas cirúrgicas, especialmente com o advento das abordagens minimamente invasivas, que têm proporcionado resultados estéticos e funcionais superiores.
É fundamental que pacientes com joanete busquem orientação ortopédica especializada precocemente, pois o tratamento em fases iniciais tende a ser mais eficaz e menos invasivo.
Independentemente do estágio da deformidade, existem hoje opções terapêuticas que podem melhorar significativamente a qualidade de vida destes pacientes.